
糖尿病は、膵臓(すいぞう)から分泌されるホルモン「インスリン」が、十分に働かなくなることで、血液中のブドウ糖(血糖)が増え、
血糖値が高い状態が長く続く病気です。
糖尿病は自覚症状が少ないまま進行しやすく、放置すると合併症リスクが高まります。
当院の糖尿病内科では、最新の検査設備と専門的な治療方針に基づき、患者さま一人ひとりに最適な血糖管理を行います。
生活習慣の見直しから薬物療法、インスリン調整まで、継続しやすい治療計画をご提案します。
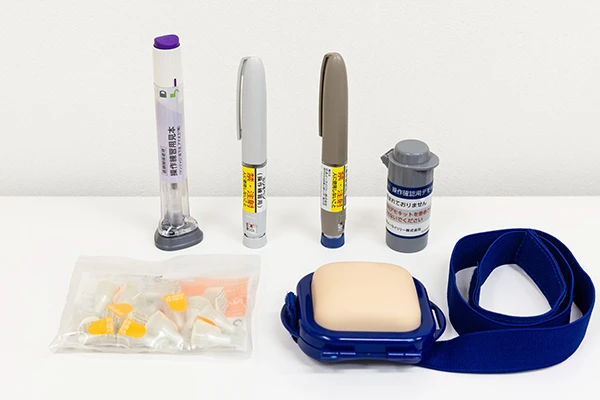


糖尿病の診断から血糖コントロール、薬の調整まで一貫してサポートします。
検査結果をもとに、患者さまに合った治療をご提案します。
喉の渇きや尿の増加、疲れやすさなど、初期症状は見逃しやすいものばかりです。
早めにご相談いただくことで、重症化を防ぐことができます。
糖尿病が進むと、視力や腎臓、神経などに影響が出ることがあります。
定期的な検査と早めの治療が合併症の予防につながります。



近年は、健康診断などで、症状がない段階で糖尿病が見つかることが増えています。
早く治療を始めると血糖コントロールがしやすくなり、合併症のリスクを減らせます。

健診結果で「糖尿病の気があると言われたことがある」とお話しされる患者さまがいらっしゃいます。これは、まだ糖尿病と診断されていないものの、このままだと糖尿病になりやすい状態のことです。
この言葉には、次のような意味が含まれます。
この点を、ぜひ知っておいていただきたいと思います。
無理なく続けられる生活習慣の改善をサポートします。
食事・運動・体重管理など、日常に合わせたアドバイスをご提案します。

食事療法(栄養指導)
食事療法は、糖尿病治療の基本となる重要な取り組みです。
目標体重や活動量に合わせて、目標摂取カロリーを決めます。当院では管理栄養士による栄養指導も受けられます。バランスの良い食事を心がけ、糖質のとり過ぎを控えましょう。
炭水化物・たんぱく質・脂質を偏りなく摂り、ビタミンやミネラルも含めた栄養バランスの良い食事を心がけます。日本糖尿病学会の食品交換表などを参考にすることで、無理のない食事管理が可能です。
2型糖尿病では、食事の見直しだけで血糖値が改善することもありますが、必要に応じて運動療法や薬物療法を組み合わせます。医師や医療スタッフの指導を受けながら、正しい食事習慣を身につけていきましょう。

運動療法
運動療法は、血糖値を下げやすくし、糖尿病の改善や進行予防に役立つ治療法です。
ウォーキングなどの有酸素運動を中心に、無理のない範囲で継続することが大切です。
筋力を保つ運動を組み合わせることで、血糖コントロールの効果も高まります。体調や合併症の有無に合わせて運動内容を調整し、医師と相談しながら安全に取り組みましょう。
適度な運動はインスリンの働きを助けます。生活背景に合わせた運動内容をご提案します。

体重管理サポート
体重管理は、血糖コントロールを安定させるための大切な要素です。
食事内容や運動習慣を見直し、適正体重を目指すことで、インスリンの働きが改善しやすくなります。
急激な減量ではなく、無理のないペースで継続することが重要です。医師や管理栄養士と相談しながら、一人ひとりの生活スタイルに合った体重管理を行っていきます。

生活リズムの見直し
生活リズムを整えることも、糖尿病治療の重要な一つです。
食事や睡眠の時間が不規則になると血糖値が変動しやすくなります。規則正しい食事、十分な睡眠、安定した生活習慣を心がけることで、血糖コントロールの改善が期待できます。
日常生活の中で無理なく続けられるリズムを、医師と相談しながら整えていきます。

薬物療法
必要に応じて内服薬や注射療法を行います。
糖尿病の薬は自己判断で中止したり減らしたりすると危険です。
副作用や飲み方で気になる点は、医師またはスタッフへご相談ください。
診療時間 |
月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
| 09:00 - 12:30 | ● | ● | ● | ● | ● | ● | 休 |
| 14:30 - 17:30 | ● | ● | ● | ● | ● | 休 | 休 |